放射線治療について
脳腫瘍の放射線治療
脳腫瘍には様々なタイプがあり、放射線をかける範囲や照射方法も、タイプによって違います。
当科では、正常の脳や眼、神経を傷つけないないように、必要に応じて強度変調放射線治療(IMRT)、強度変調回転照射法(VMAT)を取り入れています。
 脳腫瘍の放射線治療
脳腫瘍の放射線治療
原発性脳腫瘍の放射線治療について
脳腫瘍とは?
脳とその周囲の組織、つまり頭蓋骨の内部、にできた腫瘍を脳腫瘍と言います。脳腫瘍には、肺癌や胃癌などの他の部位の癌から脳に転移してきた転移性脳腫瘍と、頭蓋骨内部の組織から発生した原発性脳腫瘍の大きく2種類に分けられます。
放射線治療の目的は?
原発性脳腫瘍には100種類以上がありますので、その診断によって、
・放射線治療が必要かどうか
・どのような放射線治療法を使ったらよいか
・どの程度の投与線量を予定すれば良いか、など
異なってきます。一般的には、良性腫瘍には放射線治療は行わず、悪性腫瘍には行うと考えて良いですが、腫瘍によっては良性でも手術の代わりに定位放射線照射を使って治療を行うものもあります。悪性の原発性脳腫瘍でも、脳・脊髄とその周囲以外の場所に転移することはまれです。しかし、悪性の原発性脳腫瘍は発生した部位の周囲に染み込む(専門的には浸潤と言われます)ように進行しますので、手術で全て摘出することは難しいのが現状です。抗がん剤などの薬物治療は、脳内に薬を簡単に届かないようにするための血液脳関門がありますので、乳癌や大腸癌などの体にできる癌よりも利きが良くありません。ですので、悪性腫瘍の多くの場合には、可能な範囲での神経温存を図りつつできるだけ多くの腫瘍を摘出後に、放射線治療を行うことになります。また、腫瘍の種類によっては、放射線治療の効果を増強するために、放射線治療中に薬物療法を併用することもあります。このように、悪性の原発性脳腫瘍に対しては、手術、放射線治療、薬物療法を駆使した集学的治療で根治を目指して治療を行います。
放射線治療の方法は?
脳腫瘍の放射線治療法には、大きく分けて全中枢神経系照射、全脳照射、全脳室照射、拡大局所照射・局所照射、定位放射線照射の5種類の照射法があります。それぞれの概要は、
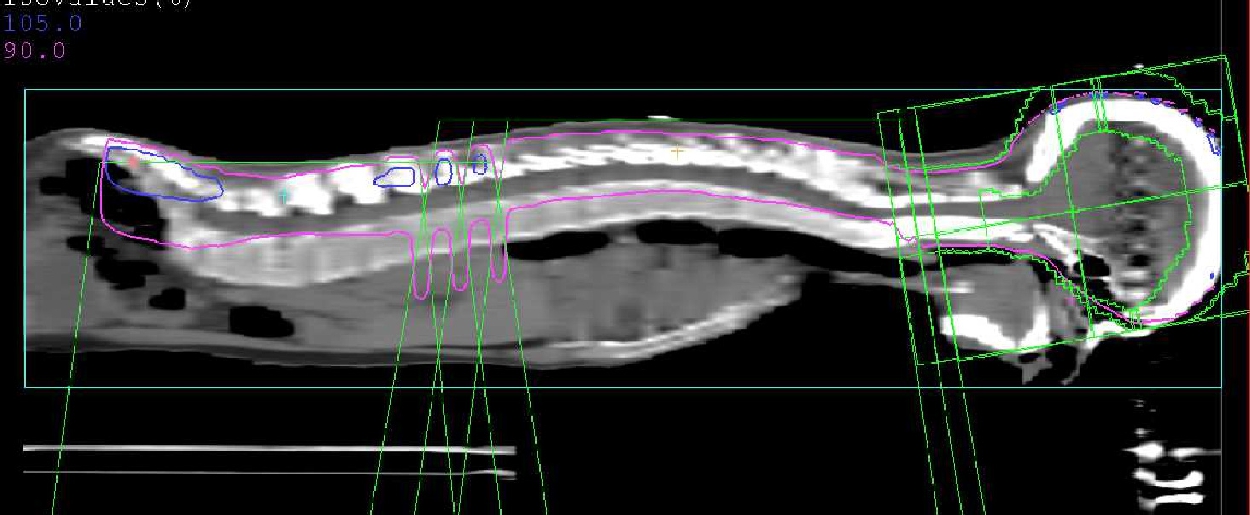
1)全中枢神経系照射
脳・脊髄とその周囲にある脳脊髄液を十分に含むような形で行う照射法です。脳脊髄液を介して播種をしやすい腫瘍で、それに加えて、放射線治療の効きやすい腫瘍に対して行います。髄芽腫、頭蓋内胚細胞腫瘍(高悪性度)、上衣芽腫などです。
2) 全脳照射
脳内に多発する性格をもつ腫瘍や広範囲に進展してしまった腫瘍に行う照射法です。脳原発悪性リンパ腫、転移性脳腫瘍に対して行います。
3) 全脳室照射
頭蓋内胚細胞腫瘍の中の胚腫(胚細胞腫やジャーミノーマとも呼ばれます)に対して化学療法と併用して放射線治療を行う場合に使われる照射法です。しかし、胚種であっても進展範囲によっては、全中枢神経系照射や全脳照射を行う場合もあります。
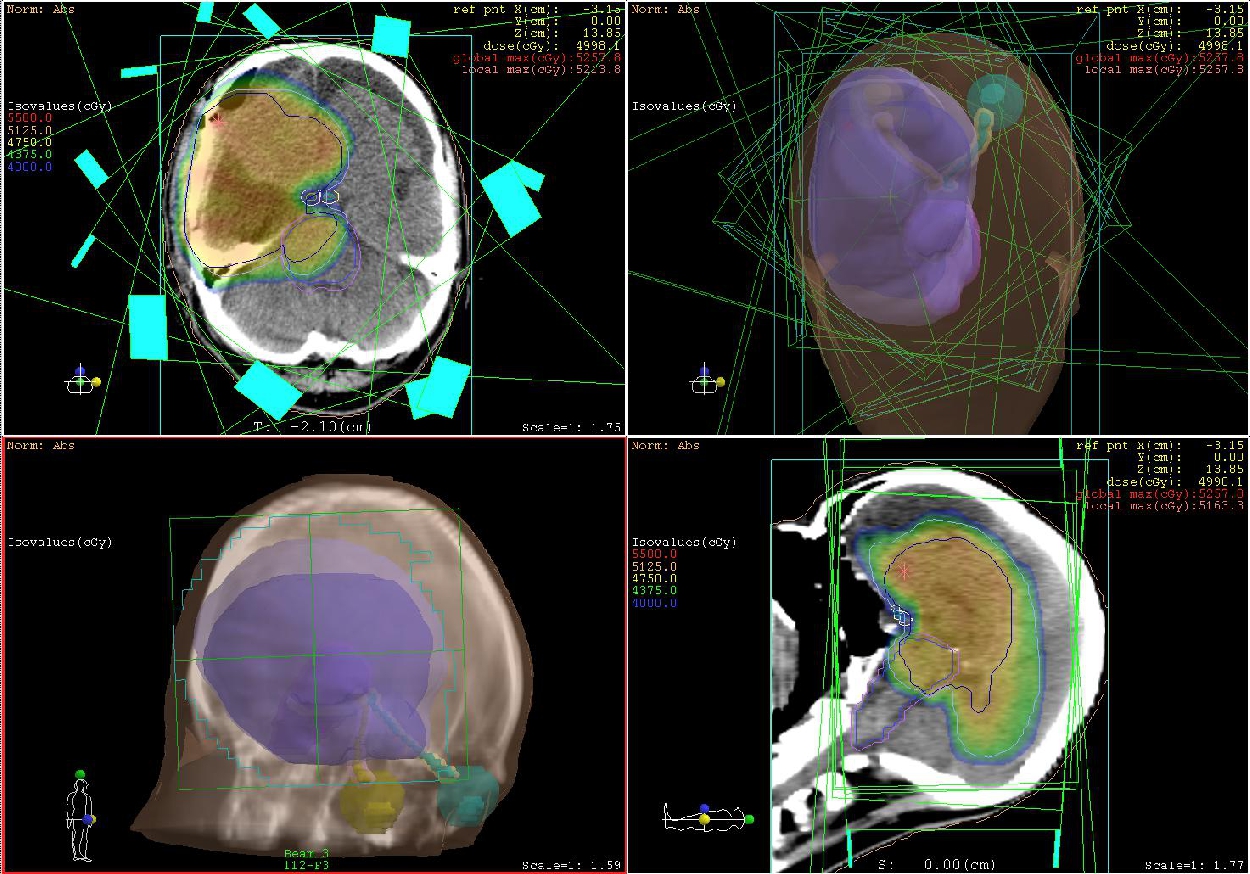
4) 拡大局所照射・局所照射
腫瘍周囲に浸潤する性質が強い場合に行う照射法です。浸潤がそれほど強くない場合には、拡大局所照射ではなく局所照射となります。その違いは、画像で腫瘍と考えた部位からどの程度の距離までを照射範囲とするかになりますが、距離の違いは10mm程度です。悪性神経膠腫(グレード2~4)、上衣腫(グレード2/3)、髄膜腫(グレード2/3)などの多くの悪性の原発性脳腫瘍がこの照射法で治療されます。
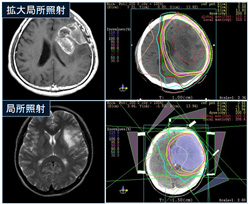
5) 定位放射線照射
良性腫瘍や浸潤性格の乏しい悪性腫瘍に対して行う照射法です。多くの方向から照射することで腫瘍の周囲の正常組織への影響をできるだけ避けるいわゆる狙い撃ち照射ですので、上記の中でも小さい腫瘍に対してのみ適応となります。大きい腫瘍には照射回数を増やすか、局所照射で治療するか考えなければなりません。下垂体腫瘍、聴神経腫瘍、頭蓋咽頭腫、転移性脳腫瘍などが適応になります。
放射線治療の投与線量や治療期間は?
100種類以上ある原発性脳腫瘍は、その診断、腫瘍の進展範囲、年齢などにより、放射線治療の投与線量や治療期間は大きく異なります。放射線治療数も多い疾患について、一般的な基準(年齢や進展範囲などにより異なってきます)としては、
1) 悪性神経膠腫(膠芽腫、退形成星細胞腫/傍突起膠腫)
可能な範囲の摘出術後に、拡大局所照射で1回1.8-2グレイ (Gy:吸収線量の単位) で30-33回、6-6.5週間、投与線量60Gy前後が最も一般的に用いられています。
2) 胚種
化学療法との併用時には、全脳室照射で1回1.8-2Gyで12-14回、3週間、投与線量24-25.2Gyが最も一般的に用いられています。
3) 髄芽腫
可能な範囲の摘出術後に、全中枢神経系照射で1回1.8Gyで13回、2.5週間、投与線量23.4Gyを行った後に、後頭蓋(小脳・脳幹とその周囲の髄液部分を十分に含めた範囲)あるいは腫瘍周囲に1回1.8Gyで15-18回、3-3.5週間、投与線量27-32.4Gyを追加するのが一般的です。
4) 聴神経腫瘍
腫瘍の大きさが小さい場合(一般的には3cm未満)の場合には、定位手術的治療を用いて1回12-13Gyを投与し、腫瘍が比較的大きい場合(3-5cm程度)には、定位放射線治療を用いて21Gy/3回、25-27.5Gy/5回、39Gy/13回など色々な方法が行われています。また、1回1.8-2Gyの一般的な分割で行う場合には、定位放射線治療や局所照射が用いられ、5-6週で25-30回、50-54Gyが投与されることが多いです。効果・副作用に大きな違いはないとされていますが、分割照射のほうが顔面神経や聴神経の機能温存に優れているとする報告もあります。
5) 下垂体腺腫
手術がまず選択されるが、手術困難な症例や手術で腫瘍が残った症例に放射線治療が行われます。視神経/視交叉などの重要臓器と近接していない場合には、定位放射線照射が施行されることが多いです。1回での照射(ピンで頭蓋骨を固定して行い、定位手術的治療と言われる)の場合には投与線量15-25Gyが用いられ、分割して行う場合(定位放射線治療と呼ばれる)には1回5-7Gyで3-5回、投与線量20-25Gyを行います。また、1回1.8-2Gyの一般的な分割で行う場合には、定位放射線治療や局所照射が用いられ、5-5.5週で25-28回、45-50.4Gyが投与されることが多いです。
副作用は?
治療中から治療直後には、重篤な副作用がみられることはあまりありませんが、頭痛・悪心・嘔吐、めまい、全身倦怠感などが出ることがあります。しかし、放射線治療の範囲に一致した脱毛は必発であり、日焼けのようになる放射線皮膚炎も、個人差はありますが、治療後半に皆さんに出てしまいます。また、皮膚炎の延長として外耳道炎や中耳炎もしばしばみられます。皮膚炎や外耳道炎/中耳炎は、塗り薬や点耳薬で治療終了後に徐々に改善します。
治療後6か月以後に生じる副作用、いわゆる後遺症、は、照射した部位によって大きく異なります。放射線治療の方法が進歩したことにより起こる可能性は数%以下になっておりますが、放射線脳壊死、ホルモン分泌低下、種々の神経障害(視覚障害、聴力障害、顔面神経障害など)、水頭症が起こる可能性があります。治療前に放射線治療の担当医によく説明を聞いていただくのが良いと思います。


 お問い合わせ先
お問い合わせ先